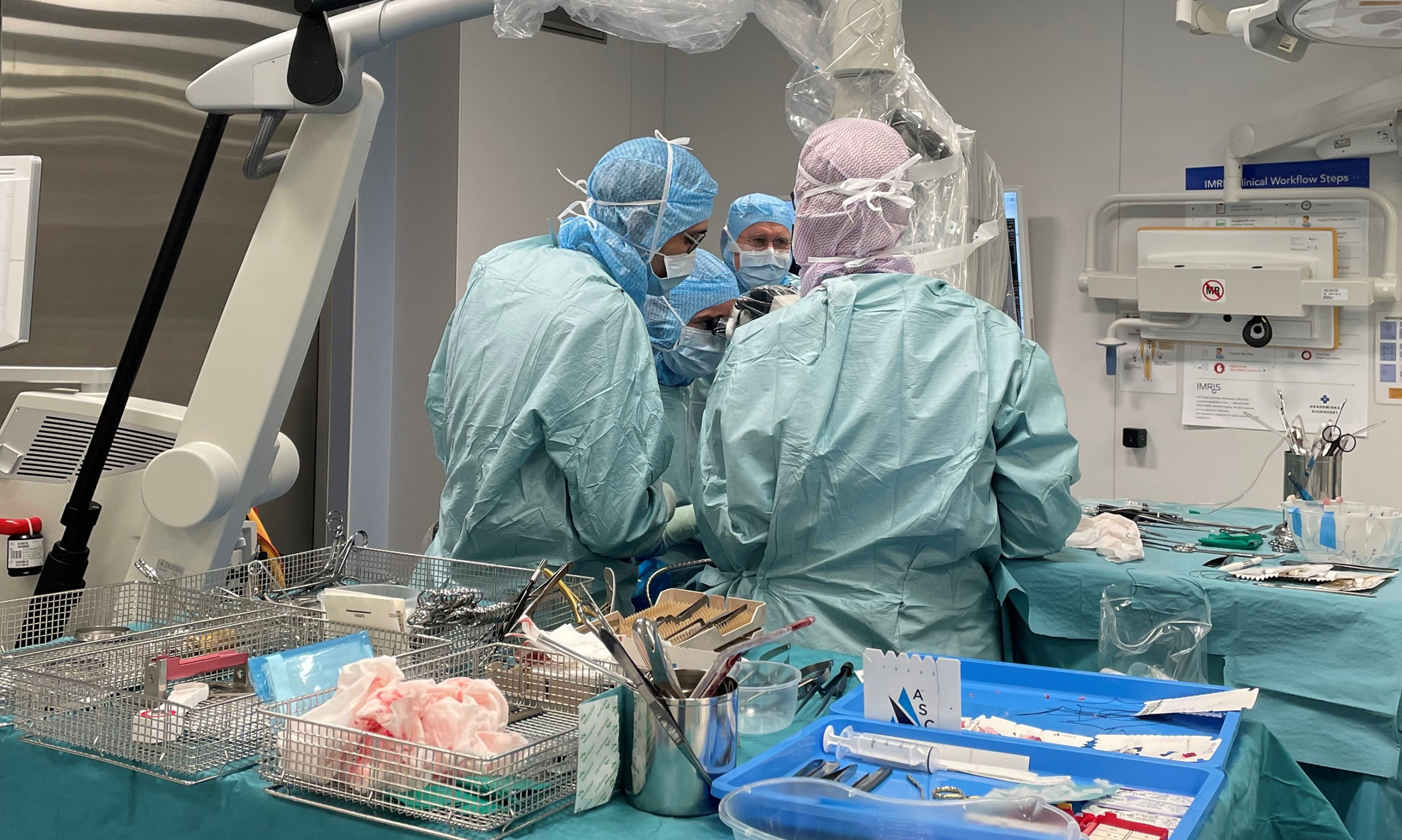
Sällankirurgi vid läkemedelsresistent epilepsi
Socialstyrelsen har beslutat att epilepsikirurgi endast ska utföras på tre centra i Sverige, i form av nationell högspecialiserad vård. Den vanligaste typen av kirurgi som behandling av epilepsi är resektion av en missbildning eller godartad tumör som orsakar anfallen. Andra operationstyper är dock mer sällsynta och kommer att centraliseras till ett centrum, i form av nationell högspecialiserad vård vid Sahlgrenska Universitetssjukhuset i Göteborg. Neurokirurg Daniel Nilsson, Sahlgrenska Universitetssjukhuset, och barnneurolog Tove Hallböök, Drottning Silvias barnsjukhus, ger här en beskrivning av de tre metoder som utgör sällankirurgi vid epilepsi.
Vid vissa former av epilepsi där läkemedelsbehandling inte ger anfallsfrihet, kan kirurgi vara en bra behandling.
Epilepsikirurgi kan för utvalda patienter minska mängden anfall och mer än hälften blir långsiktigt anfallsfria, vilket visats i randomiserade studier. Förutom operation där ett område i hjärnan tas bort (resektion) eller kopplas bort (diskonnektion), finns det även metoder där man värmeskadar det område i hjärnan som orsakar epilepsin: laserablation och termokoagulation. Dessa metoder ger lägre chans till anfallsfrihet, men har en lägre risk, varför de för vissa patienter kan vara ett bra förstahandsalternativ.
NATIONELL HÖGSPECIALISERAD VÅRD
Den vanligaste typen av operation är resektion av en missbildning eller godartad tumör som orsakar anfallen. Denna typ av operation görs hos cirka 30–40 patienter/år i Sverige. Andra, mer ovanliga operationer, är hemisfärotomi (cirka 2–3/år), kallosotomi (cirka 3–4/år) och operation av hypothalamushamartom (cirka 1/år). Dessa operationstyper kallas för ”sällankirurgi” och i april 2023 beslutade Socialstyrelsen att sällankirurgi blir Nationell högspecialiserad vård (NHV) med en utförare i Sverige: Sahlgrenska Universitetssjukhuset. Syftet med centraliseringen är att samla kompetensen kring utredning, operation och uppföljning av dessa patienter för att öka tillgängligheten och kvalitet på vården. Man vet att en av orsakerna till att epilepsikirurgi används för lite, trots att det är en säker och effektiv behandlingsmetod, är att både patienten och behandlande läkare har en bild av att operation är en absolut sista utväg på grund av betydande risker. Med modern epilepsikirurgi är risken för komplikation med kvarstående besvär mer än 3 månader efter operation cirka 2–3 procent, vilket ofta är en acceptabel risk för patienter med farmakologiskt terapiresistent epilepsi.
Det pågår ett arbete på nationell nivå för att fastställa hur remittering av patienter skall ske efter den 1 juli 2024 då beslutet om NHV för epilepsikirurgi inklusive sällankirurgi träder i kraft.
KALLOSOTOMI
Operationen görs när man har en viss typ av epilepsianfall, så kallade ”drop-attacker” där personen faller handlöst och skadar sig i samband med anfall. Vid operationen som görs genom ett litet fönster i skallbenet, delas corpus callosum (hjärnbalken), vilken är en stor nervbana mellan hjärnhalvorna. Effekten på drop-attacker är oftast mycket god, men om man har andra anfallstyper, så kan de finnas kvar. De flesta patienter som har nytta av en kallosotomi har en intellektuell funktionsvariation, och svår epilepsi med olika anfallstyper trots behandling med epilepsimedicin. [Se figur 1A och 1B].